I- Définition
Un pneumothorax est défini par la présence d’air dans l’espace pleural avec pour conséquence un collapsus du poumon.
On définit le pneumothorax spontané par opposition au pneumothorax traumatique et iatrogénique.
II- Anatomie et Physiologie
La plèvre est un fin feuillet tapissant le poumon (plèvre viscérale), la paroi thoracique, le diaphragme et le médiastin (plèvre pariétale).
La cavité pleurale (cavité virtuelle) a pour principale fonction de distribuer de façon homogène les forces mécaniques à la surface du poumon. Elle transmet et répartit les pressions négatives intra thoraciques au cours de l’inspiration et s’oppose au collapsus alvéolaire et bronchiolaire.
A l'état physiologique, le liquide pleural (production de 5-20 cc/j) permet le glissement des deux feuillets pleuraux l’un sur l’autre. Il est essentiellement sécrété par la plèvre pariétale et il est en permanence résorbé par les vaisseaux lymphatiques situés entre les cellules mésothéliales de la plèvre pariétale et médiastinale.
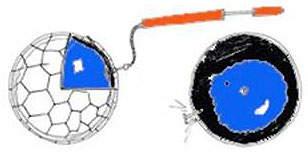
Figure 1 - la cage thoracique peut être comparée à un ballon de football. Peu expansive (cuir du ballon) la brusque irruption d'air provoque une rétraction du poumon (vessie)
Le pneumothorax est défini par l’entrée d’air dans l’espace pleural
- soit au travers d’une brèche dans la plèvre viscérale,
- soit au travers d’une brèche dans la plèvre pariétale (pneumothorax traumatique).
L’entrée d’air dans l’espace pleural via la plèvre viscérale résulte soit de la rupture d’alvéoles périphériques, de blebs, ou de bulles d’emphysème.
Plus rarement, il peut s’agir de la rupture de processus nécrosant du parenchyme pulmonaire (abcès, caverne tuberculeuse ou cancer).
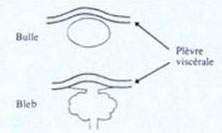
Figure 2 - Fragilisation de la plèvre viscérale. Les blebs sont de véritables hernies viscérales de moins de 1 cm de diamètre siégeant à la paroi de l’apex du poumon et résultent de la rupture d’alvéoles par hyperpression. Les bulles d’emphysème sont localisées à l’apex et résultent d’une destruction du parenchyme pulmonaire souvent conséquence du tabagisme.
III- Formes étiologiques
1- Pneumothorax spontané primitif (idiopathique)
C’est le plus fréquent des pneumothorax dans l'ordre des étiologies.
Il survient chez un patient sans anomalie pulmonaire apparente. Son incidence est d’environ 16 cas/100000 habitants (USA)
- Associé à des lésions de type emphysème - like - (blebs, bulles d’emphysème), prédominant aux sommets, le plus souvent bilatéral.
- Sujet jeune (35 ans en moyenne) sexe masculin (3/4)
- Facteurs de risque: tabac (90%).
- Atteint le plus souvent le sujet jeune longiligne (20 à 40 ans).
- Taux de récidive (de l’ordre de 30 %).
Clinique
Signes fonctionnels
- Douleurs brutales d’intensité variable à type de points de côté, basi-thoraciques ou de coup de poignard, angoissantes, se majorant à l’inspiration profonde et à la toux (sèche)
- Parfois associées à une polypnée superficielle.
Ces signes rétrocèdent généralement en quelques heures.
Signes physiques
- Augmentation de la fréquence respiratoire.
- Diminution de la mobilité d’un hémithorax, parfois distension d’un hémithorax (pneumothorax important).
- Tympanisme à la percussion avec hypersonorité
- Abolition des vibrations vocales.
- Abolition du murmure vésiculaire.
Signes négatifs
- Absence d’hyperthermie.
Signes de gravité
Les signes de mauvaise tolérance :
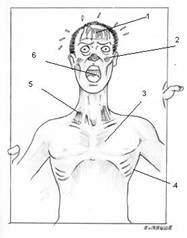
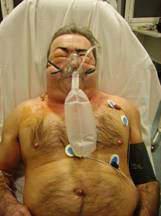
- Signes d’insuffisance respiratoire aigue (cf. Fig. 3) avec dyspnée intense, cyanose, tachycardie, perturbation gazométrique et/ou désaturation à l’oxymètre de pouls
- Signes de compression avec turgescence jugulaire, pouls paradoxal de Kussmaul, distension thoracique, emphysème sous cutané (cf. Fig. 5)
- Signes de déglobulisation avec pâleur, soif, tachycardie, hypotension, pouls filant faisant rechercher un hémopneumothorax
2- Pneumothorax spontané secondaire, associé à une pathologie pulmonaire sous jacente
- BPCO et emphysème (panlobulaire, centrolobulaire, cicatriciel).
- Asthme.
- Fibrose pulmonaire (pneumoconiose, histiocytose, lymphango-leio-myomatose...).
- Cancers.
- Infections parenchymateuses nécrosantes (pyo-pneumothorax staphylococcique, rupture de caverne tuberculeuse...).
- Divers : endométriose pleurale, lymphangio-leio-myométose.
3- Pneumothorax traumatique
- Plaie pénétrante par balles ou arme blanche (le plus souvent hémo-pneumothorax). Embrochage du poumon par une fracture de côte ou bien traumatisme thoracique à glotte fermée, accidents de « blast » (explosion), accident de plongée, etc…
- Iatrogène : ponction pleurale, pose d’une voie veineuse profonde, ventilation mécanique en pression positive. Toute détresse respiratoire ou désadaptation à un appareil de ventilation mécanique doit faire évoquer en priorité un pneumothorax +++
Figure 4 - Distension thoracique
4- Pneumothorax grave
Le pneumothorax grave complique n'importe lequel des PNO (idiopathique, spontané secondaire, traumatique..).
- Pneumothorax suffoquant : importance de la dyspnée, cyanose, distension de l’hémithorax.
Radiographie : décollement complet, refoulement médiastinal. - Pneumothorax compliquant une broncho-pneumopathie chronique sous jacente (BPCO/emphysème)
Facteur de décompensation respiratoire aiguë même en cas de pneumothorax modéré. Parfois révélé par une simple dyspnée avec bronchospasme. - Hémopneumothorax : rupture lors du décollement pleural d’une bride hypervascularisée préexistante.
Figure 5 - Pneumothorax suffocant avec emphysème sous cutané thoracique et de la face. Le pneumothorax compressif entraine un état d’asphyxie aigue nécessitant une décompression urgente à l’aiguille. Une oxygénothérapie immédiate et la pose d’une voie veineuse s’imposent.
Figure 6 - Important emphysème de la face avec risque d'asphyxie aigue
IV- Radiographies de thorax (Cf. Fig. 7 ; 8)
- De face en inspiration: hyperclarté périphérique, mesure de l’importance du décollement, au décollement maximal le moignon pulmonaire dense est rétracté sur le hile.
- En cas de doute : Cliché de face en expiration.
- Importance de la recherche d’anomalies radiologiques (bulles d’emphysème, lésion pulmonaire, sur le poumon décollé sur le poumon controlatéral).
Figure 7 - Pneumothorax complet D avec hyperclarté sur la RX de Thorax : décollement du poumon de la paroi thoracique
Figure 8 - Pneumothorax D complet mise en évidence d’un décollement important du poumon. Le pneumothorax est parfois partiel et siège le plus souvent au sommet
Figure 9 - Pneumothorax bilatéral (cliché pédiatrique) avec risque immédiat de détresse respiratoire aigu, nécessitant un drainage immédiat
La gazométrie artérielle peut montrer une hypoxémie par effet shunt. L’ECG peut être modifié lors d’un pneumothorax gauche (déviation axiale droite)
Le scanner thoracique n’est pas nécessaire lors de la phase initiale ; il permet de rechercher de petits décollements pleuraux ou de rechercher une affection sous jacente.
V- Conduite à tenir
Il faut rechercher en priorité les signes de mauvaise tolérance.
Le traitement du pneumothorax consiste à évacuer en urgence l’épanchement aérique pleural surtout en cas de signe de mauvaise tolérance.
TRAITEMENT
- a- Abstention: taux de ré expansion spontané 2 % par jour. Se justifie pour des Pneumothorax
- b- Exsufflation à l’aiguille: en cas de pneumothorax > 20 % (ou premier geste d’urgence pour décomprimer un pneumothorax suffoquant). L’exsufflation simple a un taux de succès de l’ordre de 50 %.
- c- Pose d’un drain thoracique en 1ère intention ou en cas d’échec de l’exsufflation.
Pneumothorax mal toléré : indication à l’évacuation de l’air dans la cavité pleurale par une ponction à visée décompressive à l’aiguille suivie d’un drainage pleural .En cas de signe de déglobulisation, le remplissage sera suivi d’une transfusion
Installation du patient pour le drainage
Figure 11 - La salle de déchoquage des Urgences est la plus adaptée au drainage
En cas de décollement > 2 cm au sommet, une évacuation par simple exsufflation à l’aiguille avec un trocart mousse montée sur un robinet à 3 voies, permet une évacuation d’air suffisante pour permettre une réexpansion d’air.
Figure 12 - Préparation du matériel pour anesthésie locale et exsufflation selon les règles d'asepsie
Figure 13 - Kit de drainage thoracique par Seldinger
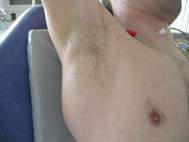
Figure 15 - Installation du patient, bras levé maintenu par un aide avec rasage axillaire et repérage du point de drainage
Figure 16 - Pose du champ stérile
Figure 17 - repérage pour drainage thoracique. Repérage du 2 eme espace intercostal antérieur ou du 5 eme espace intercostal en zone axillaire.
Figure 18 - Anesthésie locale en 2 plans et progression "vide à la main". La ponction se réalise au bord supérieur de la cote inferieure afin d’éviter le paquet vasculo-nerveux ou un embrochage pulmonaire.
Figure 18 - Mise en place du drain de Jolly repérage de l’espace intercostal (a) introduction du drain sur son mandrin (b) pénétration du drain dans l’espace pleural et léger retrait du mandrin (c)
Figure 20 - Introduction du trocart "vide à la main" et vérification de la présence de bulles
Figure 21 - Mise en place du guide avant l’introduction
Figure 22 - Pose de la tige guide puis du pleurocathéter
Figure 23 - Drain en place par voie intercostale avant fixation à la peau. Pose d’un drain pleural 18 à 24 Ch. on peut éventuellement placer un 2eme drain inférieur en cas d’épanchement liquidien associé.
Figure 24 - Fixation de la pose en veillant au confort du patient et à visualiser le robinet à 3 voies. Le taux de récidive est identique pour les drains par voie axillaire ou antérieure. Le drain doit être maintenu en aspiration (dépression faible – 20 à – 30 cm d’eau) pendant 24 à 48h (risque de se boucher)
VI- Surveillance
- Surveillance de l’état du drain avec contrôle du bullage et du volume liquidien éventuellement drainé
- Surveiller le niveau de dépression
- Surveillance des paramètres respiratoires et hémodynamiques, contrôle de la douleur +++
- Surveillance du pansement et du bon positionnement du drain
- Recherche des complications hémorragiques, infectieuses (pleurésie purulente), atélectasie
- L’absence de bulles au bout de 24 h confirme le retour du poumon à la paroi et autorise l’ablation du drain. La persistance du bullage au delà de 48h conduit souvent à une thoracoscopie chirurgicale (talcage)
- Une kinésithérapie respiratoire permet d’assurer la liberté des voies aériennes et limite les séquelles fonctionnelles
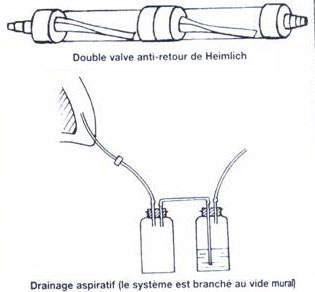
Figure 25 - Drainage antiretour
Figure 26 - dispositif de drainage
TRAITEMENT CURATIF (discuté par les équipes)
Afin d’éviter la récidive du pneumothorax (30 à 50 %), une thoracoscopie permet une coagulation électrique des blebs puis symphyse pleurale par irritation (talcage) suivi d’un drainage de l’épanchement gazeux avec accolement des 2 feuillets pleuraux
PREVENTION
La récidive reste fréquente malgré le drainage et les antécédents de pneumothorax font limiter la pratique de sports ou de loisirs comme la plongée sous marine, le parachutisme ou l’utilisation d’instruments à vents
Bibliographie
- « Pneumothorax » Pr JC Guerin. Revue du Praticien 1993, 43,4 ; 513 :516
- « Pneumothorax orientation diagnostique» Pr JM Vergnon. Revue du Praticien 1996, 46,1541:1546
Dr Eric REVUE MédecinRédacteur infirmiers.com eric.revue@infirmiers.com



















ÉTUDES EN IFSI
Faire sa demande de bourse : mode d’emploi
SANTÉ MENTALE DES ÉTUDIANTS
Simplifier l'accès aux soins pour les étudiants, volonté affichée du gouvernement
ÉTUDIANTS
La future formation infirmière sera "exigeante" et "plus ajustée" au métier
INTERVIEW
« Le mal-être des étudiants infirmiers n'a jamais été aussi intense»