La dissection aortique (DA) représente l’une des principales difficultés diagnostiques dans un service d’urgence : rare, de présentation clinique variable, rapidement mortelle en l’absence de prise en charge rapide (transfert vers un service de chirurgie vasculaire).
Définition
La DA est due à un clivage longitudinal de la média aortique. Une porte d’entrée intimale met en communication la lumière vasculaire avec la média disséquée, entraînant l’irruption de sang sous pression dans la nouvelle (néo) cavité.
- Toutes les maladies altérant la paroi aortique peuvent conduire à la dissection
- Incidence 5-10 cas / 100 000 / an
- 1,5 décès pour 100 000 /an aux USA
- Survient principalement chez les hommes d’age moyen ou avancé (80 % et 5% de moins de 35 ans), souvent associée à une HTA (Hyper Tension Aortique). La grossesse est considérée comme un facteur favorisant (exceptionnel) de DA. Le syndrome de Marfan (collagénose), la coartation aortique peuvent être retrouvées (10-15%). Le diagnostic de Marfan est évoqué en cas de douleur thoracique typique chez un (e) adolescent ou adulte jeune au profil marfanoide.
- Les causes traumatiques thoraciques : traumatismes non pénétrants du thorax ou iatrogènes (accident de canulation lors d’une chirurgie thoracique, ou cathétérisme rétrograde lors de la réalisation d’actes de radiologie interventionnelle)
Physiopathologie
L’ hyper tension artérielle (HTA), souvent associée aux autres facteurs de risque de l’athérosclérose (cf. cours sur l’artérite des MI), provoque une dégénérescence de la paroi artérielle avec épaississement de l’intima qui peut se rompre.
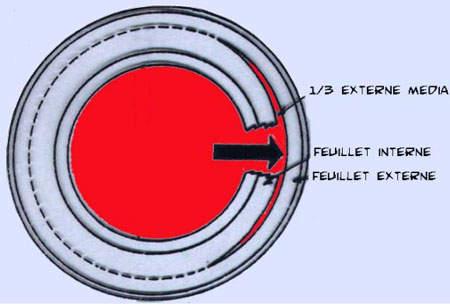
Dessin 1 : clivage de la paroi aortique dans la tunique moyenne (média) de l’aorte, à l’union des 2/3 internes et du 1/3 externe. Création de deux cylindres emboîtés l’un dans l’autre. L’orifice d’entrée est une brèche dans la tunique interne qui permet au sang de s’engouffrer dans la paroi aortique.
La rupture survient dans l’aorte ascendante, favorisée par la poussée systolique (cf. dessin 2). La dégénérescence de la média survient par absorption des forces pulsatiles à chaque systole, entraînant la formation d’un hématome.
L’accentuation de la fissuration laisse pénétrer le sang le long de la paroi (cf. Dessin 2), correspondant au début de la douleur subite et intense. Sous l’influence de la pression sanguine, se forme une fausse lumière (faux trajet) qui peut s’étendre le long de l’aorte jusque dans l’aorte abdominale. La DA peut intéresser les coronaires, entraînant une ischémie myocardique ou un infarctus inférieur (source d’erreur diagnostique) ou les autres branches de l’aorte.
Dessin 2 Le risque majeur est celui de la rupture externe, dont le siège peut être le péricarde (70%), le médiastin (13%), la plèvre gauche (25%), l’espace rétropéritonéal (5%) et rarement la cavité péritonéale, le tube digestif, l’oreillette ou le ventricule droit.
Dessin 3 : Dissection de la paroi interne de l’aorte « comme un décollement de papier peint et se décolle comme du papier WC mouillé ! » (Dixit Pr Deloche) (D’après « IDE Mémo » Editions Médicilline
Classification anatomique (cf. dessin 4)
- La classification de De Bakey est historiquement la plus ancienne, elle différencie 3 types selon l’étendue et la topographie du processus:
- Type 1 : affecte l’ensemble de l ‘aorte
- Type 2 : ne touche que l’aorte ascendante
- Type 3 : ne touche que l’aorte descendante
- Classification de Stanford
- Type A : touche l’aorte ascendante
- Type B : ne touche pas l’aorte ascendante
Dessin 4 : Classification de De Bakey. Elle tient compte du siège de la porte d’entrée et de l’extension anatomique de la dissection.
Cliniques
Signes cliniques (cf. dessin 5)
3 critères de la douleur doivent être recherchés et permettent le diagnostic clinique dans 91% des cas : qualité, intensité initiale et irradiation.
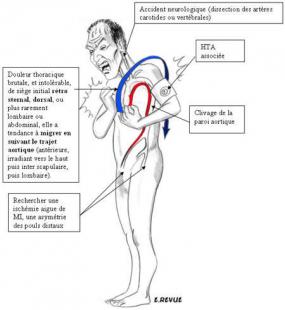
La douleur est le signe essentiel (présente dans 90%): le tableau est celui d’une douleur thoracique habituellement spontanée, intolérable, rarement liée à l’effort, d’intensité extrême, à type de déchirure, de torsion, d’emblée maximale, de siège antérieur rétrosternal (80 %), irradiant dans le dos, entre les 2 omoplates, descendant dans la région lombaire ou dans l’abdomen. Le caractère migrateur de la douleur est évocateur : irradiation postérieure, descendante (abdominale).
Elle peut mimer la douleur de l’infarctus, mais celle ci démarre plus lentement et s’accompagne d’une oppression, et reste classiquement résistante à la trinitrine (a éviter surtout en cas de Tension Artérielle limite)
Message : dans un service d’urgence, les 3 douleurs les plus intenses sont la dissection, la colique néphrétique et la pancréatite aigue !
Elle peut rester : isolée ou associée à une symptomatologie liée à une complication ou à l’atteinte des branches de l’aorte :
- Syncope inaugurale (fréquente),
- collapsus (tamponnade cardiaque)
- ou au contraire hypertension,
- insuffisance ventriculaire gauche (liée à l’insuffisance aortique)
- infarctus, inférieur surtout (coronaire, droite ++)
- ischémie d’un membre supérieur (sous clavière)
- tableau d’accident vasculaire cérébral (troncs cérébraux)
- paraplégie (intercostales)
- ischémie mésentérique (artères à destinée digestive)
- anurie (artères rénales)
- ischémie d’un membre inférieur (iliaques),
- asymétrie des pouls ou asymétrie TA (40%) signe pathognomonique de DA si asymétrie récente (=> toujours réaliser une mesure de la TA aux 4 membres)
Dessin 5 : Douleur thoracique de Dissection Aortique: Isolée ou associée à une symptomatologie liée à une complication (compression par un hématome) ou à l’atteinte des branches de l’aorte
- syncope,
- collapsus (tamponnade cardiaque) par extension péricardique
- ou au contraire hypertension (30 à 80 %) qui sera traitée prioritairement,
- insuffisance ventriculaire gauche (liée à l’insuffisance aortique), bradycardie par BAV (Bloc Auriculo Ventriculaire)
- infarctus du myocarde, inférieur surtout (coronaire, droite ++)
- ischémie d’un membre supérieur (sous clavière)
- tableau d’accident vasculaire cérébral (troncs cérébraux) transitoire de topographie carotidienne avec hémiplégie. Sont évocateurs l’amaurose, un déficit moteur transitoire
- paraplégie par ischémie médullaire (intercostales)
- ischémie mésentérique (artères à destinée digestive)
- anurie (artères rénales)
- ischémie d’un membre inférieur (iliaques) avec paralysie ou parésies périphériques
- L’examen clinique recherche :
- un souffle d’insuffisance aortique (30-40 %) avec souffle diastolique de fuite aortique
- un frottement péricardique, (auscultation) signant un hémopéricarde
- une asymétrie des pouls
- un déficit moteur
- une asymétrie du murmure vésiculaire
- une ischémie des membres inférieurs
- une fièvre due à la résorption de l’hématome
- des signes d’hémorragie (rupture dans un organe profond)
Signes de gravité
- Etat de choc par rupture aortique
- HTA (présente dans 50 % des cas)
Diagnostics différentiels
Mémo : Devant une douleur thoracique on évoque les 4 diagnostics suivants : « PIED »
- Péricardite
- Infarctus du myocarde (ECG ++++)
- Embolie pulmonaire
- Dissection Aortique
Devant une complication au premier plan, le diagnostic de DA peut être masqué par
- une urgence chirurgicale abdominale
- une ischémie aigue d’un membre
- une tamponnade cardiaque
- une insuffisance aortique parfois fébrile
- un accident neurologique brutal
Examens complémentaires
Leur réalisation ne doit pas retarder la prise en charge
- L’ECG réalisé en urgence a un intérêt s’il reste normal (20%), mais peut montrer un tracé d’infarctus (extension de la DA aux coronaires dans 20 %), conduisant parfois à une thrombolyse délétère.
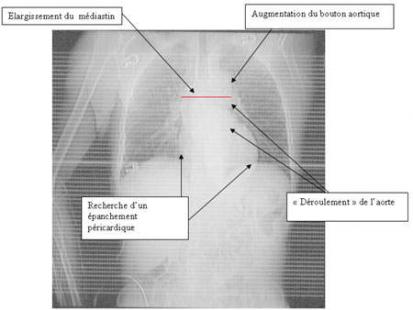
- Le cliché thoracique (cf. photo 1) peut montrer un élargissement du bouton aortique (supérieur à 50 mm), ou un épanchement pleural gauche (hémothorax). Normal (dans 10% des cas), le cliché n’élimine pas le diagnostic.
- Aucun intérêt de la biochimie (enzymes)
- Bilan préopératoire : NFS, Plaquettes, TP, TCA, Groupe, Rh, RAI, Ionogramme, urée, créatininémie
Photo 1 : Elargissement du médiastin. Les images de double contour aortique sont exceptionnelles.
- Echographie bidimensionnelle visualise un élargissement du diamètre de l’aorte ascendante et descendante, recherche une insuffisance aortique ou un épanchement péricardique.
- L’échographie par voie transoesophagienne (ETO) est l’examen de référence. Elle visualise les différentes portions de l’aorte ascendante avec ses branches et l’aorte descendante. L’ETO est potentiellement réalisable en pré hospitalier.
- La tomodensitométrie thoracique est indispensable au diagnostic. Il doit être réalisé avec injection de produit de contraste (cf. photos 2, 3,4)
En fonction du plateau technique, 4 examens sont utiles au diagnostic:
- Le scanner (TDM) thoracique
- L’échographie trans-oesophagienne (ETO)
- L’angiographie aortique
- L’IRM
Le choix de l’un de ces examens dépend de la disponibilité et de la rapidité d’accès
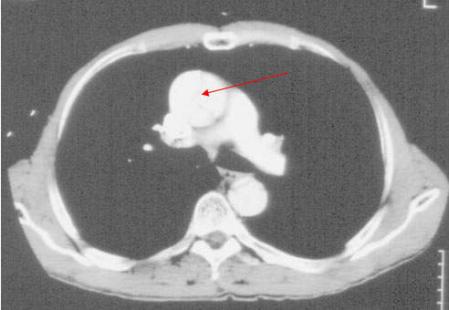
Photo 2 : Tomodensitométrie thoracique avec contraste d’une DA de type A avec mise en évidence du faux chenal au niveau de la crosse aortique (flèche)
Photo 3 : tomodensitométrie thoracique avec contraste d’une DA type A et faux chenal au niveau de l’aorte thoracique descendante (flèche)
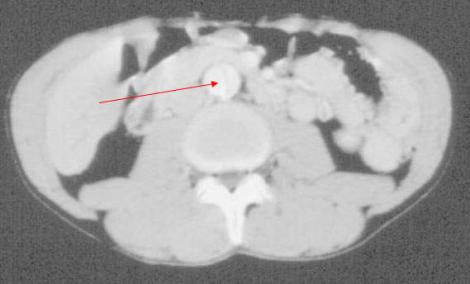
Photo 4 : tomodensitométrie abdominale avec contraste d’une DA type A et faux chenal au niveau de l’aorte abdominale (flèche)
Evolution
- la rupture aortique : 80 %, soit dans le péricarde pour l’aorte ascendante, soit dans le médiastin, la plèvre ou le péritoine
- en phase aigue
- ou après passage à la chronicité (après 14 jours) et distension progressive de l’aorte : d’ où l’appellation d’ « anévrysme disséquant »
- la thrombose du faux chenal, annonçant une évolution vers la stabilisation ou la régression
- la cicatrisation, avec disparition du faux chenal et épaississement de la paroi, bien rare.
- Mortalité très élevée :
- 20% des patients meurent avant d’arriver à l’hôpital
- 50 % sont décédés à 48 h (1% par heure)
- si le diagnostic est fait, la survie s‘améliore :
- à 1 an : survie : type A - I : 52%, II : 69%, type B – (III) : 70 %
- à 2 ans : 48%, 50%, 60%
Traitement
Médical :
- Etat de choc
- remplissage en cherchant à viser une TAS (Tension artérielle systolique) autour de 90 à 100 mm Hg
- G Suit (PAC (Pantalon Anti Choc) cf. Cours « prise en charge pré hospitalière du polytraumatisé ») a parfois été utilisé, mais n’a pas d’action hémostatique, présente un risque de majoration de l’hémorragie…
- Contrôle de l’HTA : « toute TAS ≥ à 130 est menaçante ». Réduire la pression artérielle si elle est élevée, à un niveau entre 100 et 120 mm Hg pour la systolique
- Analgésie : contrôler la douleur par morphinique Fentanyl ® ++ titration selon l’hémodynamique
- Oxygénation : guidée par la saturométrie ; au masque à haute concentration ou intubation et ventilation assistée en cas de trouble de conscience, état de choc ou hypoxie sévère
Thérapeutique : associe
- Bêtabloqueur : propranolol (le plus utilisé est le Brevibloc® 0,05 à 0,15 mg/ kg toutes les 4 à 6 h), qui diminue la force de l’éjection ventriculaire,
- ou en cas de contre indication, nicardipine en perfusion
- En association, si nécessaire, le nitroprussiate sera ajouté en débutant avec 0,25 µg / kg / min.
- Un vasodilatateur artériel ou artériolaire permet d’abaisser la tension de paroi
- Ensuite, le patient est orienté vers un centre disposant d’une chirurgie cardiaque.
Exemples de situations cliniques : (d’après Réanimation et urgences pré-hospitalière. Ed Frison-Roche)
HTA menaçante :
- Nipride® + Brevibloc ®
- Nipride® + Trandate®
- Nipride® + Avlocardyl® 1 mg/mn IVL (max : 5-10 mg)
- DA distales ou de type III : Nipride® 0,5 -10 g/kg/mn au PSE + Brevibloc® ou Loxen®
HTA modérée :
- Nepressol® + Brevibloc®
- Nepressol® + Avlocardyl®
Eviter absolument l’Adalate® sub lingual et les dérivés nitrés en spray ou dose de charge (risque de désamorçage)
Traitement Chirurgical :
Indications
- TYPE A sauf contre-indication : chirurgie en urgence (toujours) car risque de rupture intra-péricardique. L’intervention est réalisée sous circulation extracorporelle (CEC). L’objectif est de prévenir la rupture aortique et la tamponnade. L’intervention après sternotomie médiane consiste à disséquer l’aorte ascendante enlevant la zone de dissection devant la porte d’entrée. La grande majorité (90 %) des décès sont dus à une rupture intrapéricardique. Il meurt dans ces cas 1 % des patients par heure pendant 48 H. Au bout de 10 Jours, 85 % des patients sont décédés, cela sans traitement chirurgical. Passé ce délai, la survie est presque toujours obtenue.
- TYPE B : traitement médical hypotenseur sauf complication. Possibilité de traitement endoluminal. La mortalité est d’environ 10 %. Un traitement médical visant à contrôler la TA peut suffire.
Chirurgie si :
- Signes de fissuration et rupture (hémothorax G)
- Ischémies aiguës, si le traitement endoluminal n’est pas possible
- Evolution anévrysmale du faux chenal et traitement endoluminal inapplicable.
Contre-indications :
- âge, terrain
- hémiplégie lourde, infarctus du mésentère durant depuis plus de 6 heures. La paraplégie n’est pas une contre indication.
Facteurs de mauvais pronostic
- épanchement péricardique
- atteinte coronarienne
- dissection carotidienne
- atteinte de la valve aortique avec insuffisance cardiaque
- atteinte de plusieurs pouls
- insuffisance rénale
- age avancé
Transfert
Dès que l’on évoque une dissection aortique, le patient doit être transféré (SAMU) vers en centre chirurgical spécifique (chirurgie thoracique)
Vidéo - Physiopathologie Dissection aortique
Merci au Pr Olivier Chavanon, chirurgien cardiaque au CHU de Grenoble, pour nous avoir proposé cette vidéo et autorisé son placement dans ce cours.
Conclusion
La DA constitue l’une des urgences les plus graves et l’un des pièges diagnostiques les plus redoutables en raison de sa faible fréquence. Elle présente l’un des 4 diagnostics à évoquer en priorité devant une douleur thoracique (Infarctus, Dissection, Embolie pulmonaire, péricardite). Le traitement antihypertenseur constitue l’un des principaux objectifs à atteindre. Les DA de type A doivent être immédiatement orientées vers un service de chirurgie thoracique, tandis que les DA de type B doivent plutôt être orientés vers une Unité de Soins Intensifs pour un contrôle de la TA.
Webographie Infirmiers.com
Bibliographie
- Douleurs Thoraciques en Urgence Monographie de la SFMU- Masson
- Dissection Aortique. JL Dubois-Randé. Revue du Praticien 1990
- Réanimation et urgences pré-hospitalière. Ed Frison-Roche
Dr Eric REVUE Rédacteur Infirmiers.com eric.revue@infirmiers.com





SANTÉ DES SOIGNANTS
SPS organise 3 journées pour "prendre soin de la santé" des étudiants
ÉTUDES EN IFSI
Faire sa demande de bourse : mode d’emploi
SANTÉ MENTALE DES ÉTUDIANTS
Simplifier l'accès aux soins pour les étudiants, volonté affichée du gouvernement
ÉTUDIANTS
La future formation infirmière sera "exigeante" et "plus ajustée" au métier