Le taux de recours aux intérimaires dans les établissements de santé et médico-sociaux a doublé entre 2017 et 2023, atteignant 0,4% des effectifs dans le secteur hospitalier, d'après les données de la Direction de l'animation, de la recherche, des études et des statistiques. Or, l'intervention de ces personnels non permanents, si elle apporte de la souplesse aux établissements, peut toutefois également engendrer des situations à risques liées à leur méconnaissance des habitudes, du matériel et des procédures du service ou de l'établissement, ou tout simplement compliquer le travail en équipe.
"Période de vulnérabilité"
La haute autorité a retenu 512 déclarations d'événements indésirables graves associés aux soins (EIGS) sur les 1 638 initialement identifiées dans lesquelles le personnel non permanent est potentiellement impliqué (après lecture détaillée des 1638 déclarations : 935 ont été considérées comme hors sujet et 191 inexploitables). Dans le détail, sur les 512 cas retenus, lorsque le statut était précisé, 55 % concernaient des intérimaires, 35 % des vacataires et 7 % du personnel de suppléance.
Ces déclarations d'EIGS ont émané à 64% du secteur sanitaire et 35% du médico-social. Elles sont survenues à hauteur de 66% sur une période de vulnérabilité dans l'organisation des soins, à savoir durant une période pendant laquelle la vigilance peut être diminuée ou des effectifs réduits en nombre (week-end, nuit, période de changement d'équipe, jour férié, congé annuel ou tournée spécifique).
Plus précisément, 44 % se sont produits pendant le week-end et 37 % pendant la nuit. On observe également que 20 % des EIGS ont eu lieu pendant d’autres périodes (notamment congé annuel de professionnels ; tournées pour coucher les patients, pour les soins d’hygiène ou pour les repas), 13 % pendant les périodes de changement d’équipe et 6 % es jours fériés. A noter encore : 36 % des EIGS sont survenus pendant 2 périodes de vulnérabilité et 5 % pendant 3 périodes.
Conséquences
Les conséquences de ces EIGS pour les patients peuvent être graves puisque 38% de ces déclarations ont causé leur décès, 37% ont mis en jeu leur pronostic vital et 25% ont eu pour conséquence un probable déficit fonctionnel permanent. Ces événements ont également pu provoquer des répercussions psychologiques sur les soignants dans presque la moitié des cas (47%), juridiques sur la structure (17%) et émotionnelles sur la famille (15%). Enfin, selon le rapport, 403 de ces 512 EIGS sont considérés comme évitables ou probablement évitables.
«Le rapport souligne clairement que les EIGS sont multifactoriels et que les données sont déclaratives et partielles», rappelle la HAS qui évoque des données déclaratives, une sous-déclaration, l'absence de valeur épidémiologique et de lien de causalité.
Erreurs médicamenteuses, organisation, prise en charge...
Les causes immédiates les plus fréquemment citées dans ces situations d'EIGS sont : des erreurs médicamenteuses (31%), liées à l'organisation de la prise en charge (28%), liées au matériel ou à la stérilisation (13%), en lien avec la clinique, le diagnostic et la stratégie thérapeutique (12%). Les principales causes profondes correspondent en outre à des facteurs liés aux professionnels (83%), aux patients (76%), aux tâches à accomplir (72%) et à l'équipe (70%).
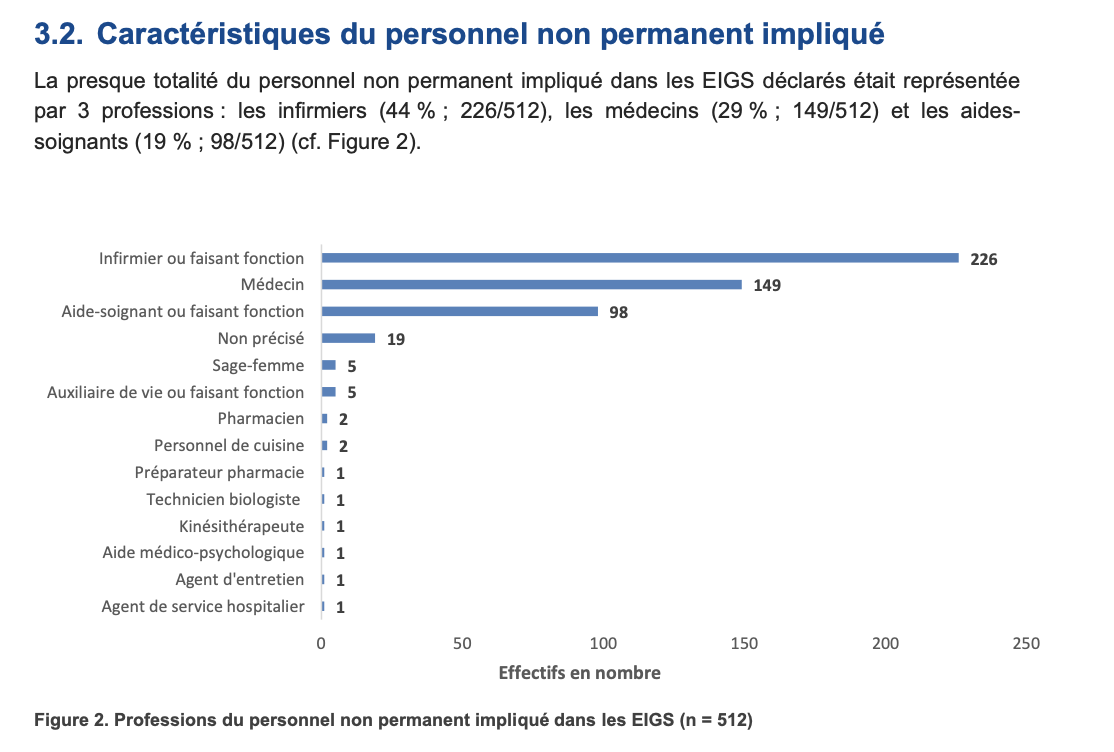
La HAS remarque que la distribution des causes profondes des EIGS en lien avec le personnel non permanent, c'est à dire les facteurs liés aux professionnels (qualifications, compétences et facteurs de stress), sont cités en premier. Enfin, la quasi totalité du personnel non permanent impliqué dans les EIGS déclarés était représentée par trois professions : les infirmiers (44%), les médecins (29%) et les aides-soignants (19%). Parmi le personnel dont le statut est indiqué, la plupart sont intérimaires (55%), vacataires (35%) et personnels des équipes de suppléance (7%).
Préconisations
La HAS accompagne son constat de préconisations pour améliorer la sécurité des patients. Il s'agit selon elle de :
- stabiliser les équipes, avec une réduction du recours à l'intérim ;
- vérifier l'adéquation des connaissances et compétences du personnel non permanent avec le poste à pourvoir, par l'évaluation, la formation ou le tutorat ;
- structurer l'intégration du personnel non permanent, qui doit recevoir a minima un livret d'accueil ;
- veiller à l'acquisition et au maintien des compétences techniques et non techniques des professionnels de santé ;
- optimiser la communication interprofessionnelle et renforcer la traçabilité des soins, en structurant les transmissions et en s'assurant de l'accès au dossier patient informatisé ;
- améliorer la qualité de l'analyse des EIGS impliquant le personnel non permanent.
On connait néanmoins la pression actuelle sur les équipes soignantes et les difficultés accrues de l'hôpital. Un contexte qui limite quelque peu les marges de manoeuvre des professionnels...
Retrouvez ici le document de la Haute Autorité de Santé (HAS)


TÉMOIGNAGE
Ma vie d’infirmière immigrée au Québec
PRATIQUE AVANCÉE
«On est bien conscients de ce qu'on sait faire ou pas, on ne se prend pas pour des médecins!»
ACTUALISATION DES CONNAISSANCES
Bonnes pratiques ou fakes ? 5 idées reçues expertisées
LOI INFIRMIÈRE
Décret infirmier : les IDEL contre la délégation d’actes aux aides-soignants